|
在我還在當住院醫師的時期,我們還經常會使用"前列腺患疾"Prostatism"這個詞來描述男性患者有頻尿、急尿、夜尿、尿失禁、排尿用力、尿流間歇、尿流無力...等與下泌尿道相關的症狀。當時只覺得Prostatism這個詞相當好用,就像個垃圾桶似的,可以包含所有一切與儲、排尿有關的症狀。而用這個詞的當下,我們也就下意識的認為這些症狀背後的罪魁禍首就是前列腺,更極端地認為就是只有前列腺的患疾才是造成這些儲、排尿有關症狀的原因。
轉眼間十數年過去了,這期間透過學者們在基礎與臨床上的研究,我們漸漸的瞭解了更多儲、排尿有關的機制,包括:尿路動力學、神經學、組織學與藥理學。這些機制的發現也帶動了泌尿科醫師在面對這些儲、排尿有關的症狀時,有了新的觀念、新的診斷方法與新的藥物治療。也就是說,不能再單單以前列腺患疾來考慮與解釋患者症狀,而是要同時考慮到所有與儲、排尿過程有關的組織與器官的功能是否良好且要相互協調。這也促使歐洲泌尿科醫學會(EAU)在2016年時,特別針對非神經病變引發之"男性下尿路症狀Male LUTS",包括良性前列腺阻塞(BPO)發表最新的臨床指引。接下來我們就來看看此臨床指引的重點有哪些是與本期的主題”男性下尿路症狀 Male LUTS”相關的。
一、觀念上的改變:
其實早從1970年代起,學者們就發現下列的事實:
- 若病患是術前因最大尿流速(Qmax)太慢而接受經尿道前列腺刮除術,則其術後的尿流速會改善。
- 阻塞性的症狀與尿路動力學上前列腺阻塞的證據相關性並不大。
- 膀胱過動的症狀與逼尿肌過動(DO)有關;而與前列腺阻塞無關。
- 尿路攝影(IVP)上的膀胱條樑化(Trabeculation)與逼尿肌過動有關;而膀胱餘尿過多則與逼尿肌功能不佳有關。但是兩者都與前列腺阻塞無關。
- 前列腺的大小與前列腺阻塞的程度無關,故藉膀胱鏡來檢查前列腺並非常規。
因此,在1994年BJM(British Journal of Medicine)上排尿障礙權威Paul Abrams教授建議大家應該使用下尿路症狀LUTS;而非Prostatism來更精準的描述病患儲、排尿有關的症狀。並以Storage symptoms取代Irritative symptoms;以Voiding symptoms 取代Obstructive symptoms。再者,2003年ICS(Internal Continence Society)再更清楚的定義LUTS包含了以下的症狀:
- 儲尿期的症狀(Storage symptoms):日間頻尿、急尿、夜尿與尿失禁。
- 排尿期的症狀(Voiding symptoms):排尿起動遲緩、尿流緩慢、排尿用力、尿末涓滴以及尿滯留。
- 排尿後的症狀(Post-micturition symptoms):尿不完全的感覺、排尿後涓滴。
其實造成LUTS背後的病因是很多的,例如:前列腺阻塞、前列腺炎、輸尿管結石、膀胱腫瘤\結石、尿道狹窄、異物、尿路感染、神經病變膀胱功能不良、逼尿肌活力過動或低下、以及夜間多尿症等不足而一。又因他們之間常常會有重疊存在或互相影響的情形,所以面對一個男性主訴下尿路症狀的患者,我們一定要仔細檢查,小心推斷,才能找出真正的病因,進而對症治療。
二、診斷上的重點:
針對男性下尿路症狀,臨床醫師有許多診斷工具可以用。在此臨床指引中,EAU特別將診斷工具分成必須(Must)與應該(Should)兩個等級,以提供們作為選擇時的參考。
列為必須(Must)的項目有:
病史、尿液檢查(試紙或是加上鏡檢)、腎臟功能當有懷疑腎臟受損時。
列為應該(Should)的項目有:
症狀或是生活品質評分表、至少三天的排尿日誌(FVC)、理學檢查(包含肛門指診)、前列腺指數(PSA)。
我們可以根據這些檢查的結果,再搭配以下的流程圖,即可以較適切且完整的方式診斷出男性下尿路症狀的病因。
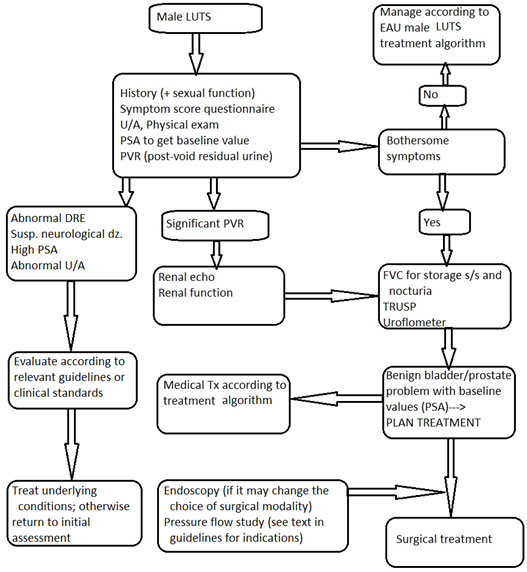
圖1. EAU 2016年建議之診斷流程圖 (EAU Guidelines on Management of non- neurogenic male LUTS 2016)
三、藥物治療的進展:
在藥物治療男性下尿路症狀的進展上,我們也很容易看到如同病因考慮上觀念的轉變。在過去臨床醫師針對有下泌尿道症狀的情形,僅基於"Prostatism"而僅僅針對前列腺的部分給藥,例如:alpha-blockers 或 5-ARI(Alpha receptor inhibitor)。在此版臨床指引中,EAU則是建議我們應該針對症狀作更仔細的檢查以找到真正的病因,藉以對症下藥,因此給藥是針對病因與病患感到困擾的症狀,而非僅針對前列腺。這一點的轉變也體現在藥物的處方建議上:在2001年的臨床指引中,僅有審慎的觀察、行為治療、alpha-blockers、以及5-ARI是被建議給予的。而此版臨床指引則是建議除了上述四項外,還可給予Muscarinic receptor antagonists、PDE5 inhibitors、Desmopressin、以及上述各種藥物的組合應用。
至於用藥的順序,對所有的男性患者,不管他是儲尿期或是排尿期都適用,一般都是從alpha-blockers開始,當然也可以按照患者所困擾的症狀給予相對應的藥物治療,而且不同藥物的組合使用也是被建議的。圖2即是此臨床指引在用藥選擇上的建議流程圖,我們可以按圖索驥,加以應用。
以上三點是我覺得明顯與過去對男性下泌尿道症候群的觀念、診斷與藥物治療有所不同的要點,野人獻曝,在此與各位分享,希望對大家面對男性下尿路症狀的處置有所幫助。
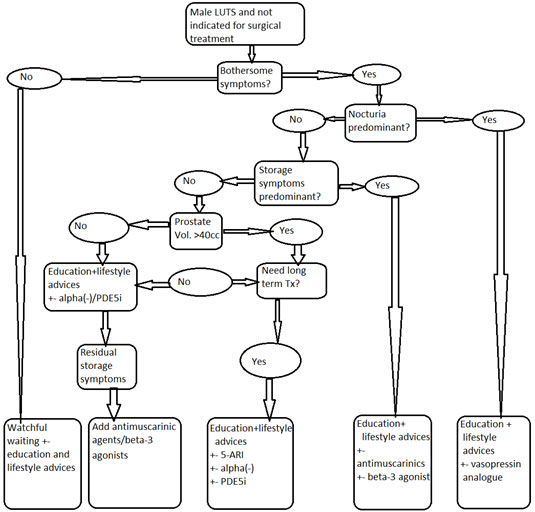
圖2. EAU 2016年建議之用藥流程圖 (EAU Guidelines on Management of non- neurogenic male LUTS 2016)
References:
S. Gravas (Chair), T. Bach, A. Bachmann, et al. 2016 EAU guidelines on management of non-neurogenic male low urinary tract symptoms (LUTS), including benign prostate obstruction (BPO).
|